�P�D�͂��߂�
�x����́A���{�l�ɂƂ��Ă����Ƃ��g�߂Ȃ���̂ЂƂł��B�j���ł������ł�������\��������A�ŋ߂ł͂������z��Ȃ����̔��ǂ������Ă��܂��B
��w�̐i���ɂ���āA�x����̐f�f�⎡�Â͖ڊo�܂����i�����܂����B���݂́A�i�s�����x����ł����Ă��u���Â𑱂��Ȃ���\�Ȍ��蒷�����肵�����퐶���𑗂�v���Ƃ��\�ƂȂ��Ă��܂����B
TORG�ł́A�x����Ɋւ���ŐV�̌����⎡�Ö@���Љ�A��葽���̊��҂���]�������Ď��ÂɌ���������悤�Ɋ������Ă��܂��B����������m��A�����ɍ��������Â�I�Ԃ��߂̎Q�l�ɂȂ�K���ł��B��w�̐��p����ł��邾���g�킸�A��ʂ̕��ɂ��킩��₷�����t�ł܂Ƃ߂����̂ł��B
�܂��A���̃y�[�W��2025�N11�����_�ł̍ŐV�����A��w�I�m���̏��Ȃ���ʂ̕��X�ɉ������ړI�ō쐬�v���܂����B�x����̐f�f�Ǝ��Â͓��X�i�����Ă���܂��̂ŁA�ŐV���ɂ��Ă͈ȉ��́��T�C�g�����킹�Ă��Q�Ƃ��������B�܂��A���T�C�g�ł͕�����₷���\�����̗p�������߁A�ꕔ���I�ɂ͐��m�łȂ��\�����܂�ł��邱�Ƃ����������������B
���i�Q�Ɓj�x����F[���������Z���^�[�@������T�[�r�X�@��ʂ̕���]
�Q�D�x����̕���
�x����Ƃ����Ă��A���͂������̃^�C�v������A���ꂼ�ꐫ���⎡�Ö@���قȂ�܂��B�C�ǎx�������ȂǂŔx����̈ꕔ���̎�i�����Ƃ����܂��j���Č������Ŋώ@���A����זE�̌`���������^�C�v�ނ��܂��B������u�g�D�^�i�����������j�v���ނƂ����܂��B�g�D�^�ׂ邱�Ƃ́A�a�������Ƃ����A�ǂ̎��Â��ł����ʓI���f���邤���Ō������Ȃ��A�ƂĂ���Ȍ����ł��B�x����͑傫�������āA�זE�x����Ə��זE�x�����2�̑g�D�^�ɑ�ʂ���܂��i���}�j�B
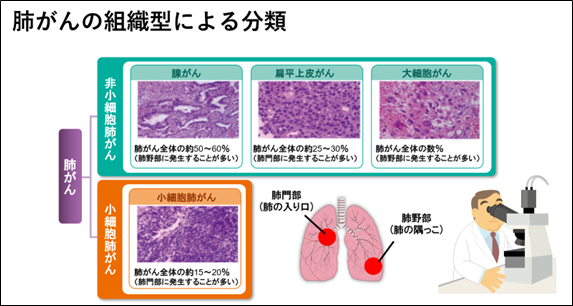
�זE�x����
���{�l�̔x����̖�8�����זE�x����ł��B�i�s���Ă���ꍇ�ł��A���q�W�I���Ɖu�`�F�b�N�|�C���g�j�Q��Ȃǂ̐V�������ʂ����邱�Ƃ������A�����I�Ȏ��Â����҂ł��܂��B�זE�x����́A����Ɏ��̂悤�ɕ������܂��B
(1) �B����
�ł������^�C�v�ŁA�������z��Ȃ��l�ɂ��N����܂��B�܂������ɂ���r�I�����̂������ł��B
(2) �G����炪��
�����Ƃ̊W���[���A�P�⌌�t�̍�������ႁi����j���o�邱�Ƃ�����܂��B
(3) ��זE����
���H�Ȃ���ŁA�i�s�������X��������܂��B
���זE�x����
�������ł݂��ۂɁA����זE�̑傫�����������̂������ł��B�זE��������X�s�[�h�����ɑ������߁A�������ꂽ���_�œ]�ڂ��Ă��邱�Ƃ������A��p�ł͂Ȃ��Ö@����ː����Â����S�ɂȂ�܂��B�������A���Âɑ��Ă͔�r�I�悭�������A���ʂ�����������邱�Ƃ�����܂��B
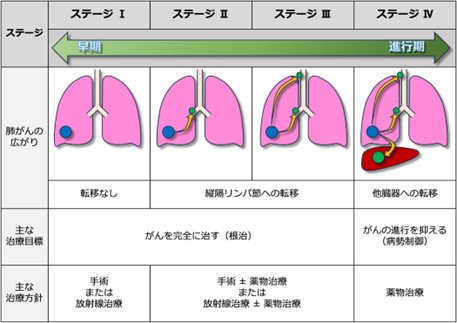
�R�D�x����̃X�e�[�W�Ǝ��Õ��j
�x����Ɛf�f���ꂽ�ꍇ�A�O�q�̑g�D�^�Ɠ����Ɂu����̍L���聁�X�e�[�W�v��]�����܂��B����Ɋ��҂���̑S�g��ԁA�N��A���������Ȃǂ��l�����āA�œK�Ȏ��Ö@�i��p�A���ː����ÁA���Ám�R����܁E���q�W�I��E�Ɖu�Ö@�Ȃǁn�j�����܂�܂��B�x����̃X�e�[�W�́ACT�AMRI�APET-CT�A���V���`�O���t�B�Ȃǂ̉摜�����ő����I�ɔ��f���A�X�e�[�W�T�`�W��4�i�K�ɕ��ނ���܂��B�ł������Ȃ̂̓X�e�[�W�T�ŁA���i�s����ɂ�ăX�e�[�W���オ��܂��B
��ʓI�ɁA�X�e�[�W�T�`�V�͍�����ڎw�����Â��s���܂��B����ŁA�X�e�[�W�W�ł͍����ł͂Ȃ��A�u����̐i�s��}���č��̐������ł��邾�����������邱�Ɓv���ڕW�ƂȂ�܂��B�ߔN�͐V������̓o��ɂ��A�X�e�[�W�W�ł����Ă��A�������肵�������𑱂����銳�҂������Ă��Ă��܂��B�ȉ��ɁA�x����̃X�e�[�W�ƈ�ʓI�Ȏ��Õ��j�������܂��B
������TORG�́A���ɃX�e�[�W�V�`�W�̊��҂���ɑ��āA���ǂ����Â�͂��邽�߂̗Տ��������s���Ă��܂��BTORG�̌��������͂�����
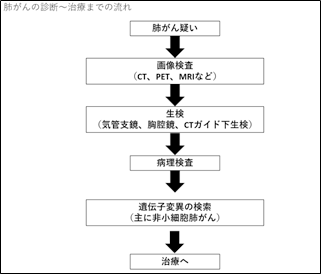
�S�D�x����f�f�̂��߂̌���
�x���^���Ă���A���Â܂ł̌����̗�������}�Ɏ����܂��B���ꂼ��̌����̖ړI���ȉ���4�ɕ����ĉ�����܂��B
�ړI�@�F�x������m��f�f�i�g�D�^�̌���j����
CT����g�Q�����������ł́A�����܂Ŕx����g�^���h�̏ł���m��f�f�ł͂���܂���B�x����̊m��f�f�́A�C�ǎx��/���o��/CT�K�C�h�������Ȃǂɂ���āA�x����̍זE���̎悵�A�O�q�̕a���������s���A�m��f�f����܂��B��q�����`�q�����Ɍ������A��Ԃ̗ǂ����𑽂̂��̎悷�邽�߂ɁA���ǂ����@���������܂��B���҂���ւ̋�ɂ��ŏ����ɂ��邽�߂̍H�v����ǂ��s���Ă���܂��̂ŁA�e�a�@�ň��S���Č������邱�Ƃ��\�ł��B
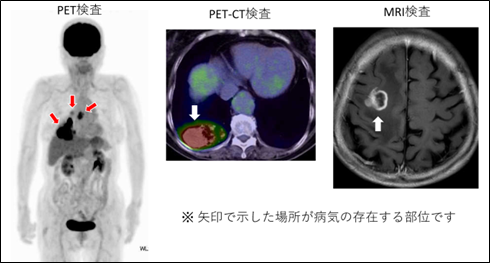
�ړI�A�F�x����̍L����ׂ�
�x����̃X�e�[�W�́A��ɉ摜�����Œ��ׂ܂��B�S�g��]�����邽�߂ɂ́A�����g�Q����CT�����łȂ��A���݂ł�PET�����iPET-CT�j��p���邱�Ƃ��嗬�ł��i���}�j�B���A�a�̂��銳�҂���ł�PET�����Ő��m�ɕ]���ł��Ȃ����߁A���V���`�����ő�p���܂��B�܂��x����͂����Δ]�ɓ]�ڂ��邽�߁A�]�]�ڂ̗L���ׂ邽�߂ɂ�MRI�������d�v�ł��B
�ړI�B�F�x����̈�`�q�ُ�ׂ�
�x�����ǂ��錴���́A���炾�̍זE�̐v�}�Ƃ�������g��`�q�i���łj�ُ̈�h�Ƃ����Ă��܂��B���̈�`�q�ُ̈�ׂ邱�Ƃ́A�R������Â̍ۂɔ��ɏd�v�ȃ|�C���g�ƂȂ�܂��B
���ɓ��{�l�̔זE�x����̊��҂���́A��70���̕p�x�ʼn��炩�̈�`�q�ُ킪�݂���A���̈�`�q�ُ�ɍ��킹���R����܁i���q�W�I��F�ԂЂ傤�Ă��₭�j�����ɗǂ������܂��B�i�s���i�X�e�[�W�V/�W�j���p��ɍĔ��������҂���A�܂���p�̌�ɕ⏕�Ö@���K�v�Ɣ��f���ꂽ���҂���́A��`�q�ُ�ׂ܂��B
�ȉ��ɑ�\�I�Ȕx����̈�`�q�ُ�ɂ��ĉ�����܂��B
EGFR��`�q�ψفi�C�[�W�[�G�t�A�[�� ���łւj�F�x�B����̖�40�`50��
���{�l�̔זE�x����i���ɑB����j�ł͍ł������݂����`�q�ُ�ł��B���Ƀ^�o�R�����܂�z��Ȃ��������͑S���z�������Ƃ̖����A�����ɑ����Ƃ������Ƃ��m���Ă��܂��BEGFR��`�q�ψق��z���ł������ꍇ�AEGFR�`���V���L�i�[�[�j�Q��i�I�V�����`�j�u�A���[���`�j�u�A�A�t�@�`�j�u�A�G�����`�j�u�A�Q�t�B�`�j�u�j�Ƃ���������i���ݖ�j�̍R����܂����ɂ悭�����܂��BEGFR��`�q�ψق͍X�ɂ������̕ψك^�C�v�ɕ�����Ă���A���̕ψك^�C�v�₻�ꂼ��̊��҂���̏�Ԃɂ���āAEGFR�`���V���L�i�[�[�j�Q��Ɠ_�H�R����܂̕��p�Ö@��AEGFR�`���V���L�i�[�[�j�Q��ƃA�~�o���^�}�u�iMET�j�Q��j�Ƃ̕��p�Ö@�Ȃǂ��l������܂��B
ALK��`�q�]���i�A���N ���łĂj�F�x�B����̖�5��
ALK��`�q�]���́A��r�I�Ⴂ���҂���ɑ����݂����`�q�ُ�ł����A����̊��҂���ł��݂��邱�Ƃ�����܂��B���̈�`�q�ُ킪�݂������ꍇ�AALK�`���V���L�i�[�[�j�Q��i�A���N�`�j�u�A�������`�j�u�A�u���O�`�j�u�A�N���]�`�j�u�j���ƂĂ��悭�����܂��BALK�`���V���L�i�[�[�j�Q���������i���ݖ�j�ł��B
ROS1��`�q�]���i���X���� ���łĂj�F�x�B����̖�3��
��r�I�Ⴂ���҂������A�^�o�R���z��Ȃ��������͑S���z�������Ƃ̖����A�����ɑ����ƌ����Ă��܂��BROS1�`���V���L�i�[�[�j�Q��i�N���]�`�j�u�A�G�k�g���N�`�j�u�A���|�g���N�`�j�u�j�̓�����i���ݖ�j���ƂĂ��悭�����܂��B
BRAF��`�q�ψفi�r�[���t ���łւj�F�x�B����̖�2��
BRAF�j�Q��i�_�u���t�F�j�u�j��MEK�j�Q��i�g�����`�j�u�j�̕��p���Â̓�����i���ݖ�j���ƂĂ��悭�����܂��B
MET��`�q�ψفi���b�g ���łւj�F�x�B����̖�2%
MET�`���V���L�i�[�[�j�Q��i�e�|�`�j�u�A�J�v�}�`�j�u�A�O�}�����`�j�u�j�̓�����i���ݖ�j���ƂĂ��悭�����܂��B
RET��`�q�]���i���b�g ���łĂj�F�x�B����̖�2%
RET�`���V���L�i�[�[�j�Q��i�Z���y���J�`�j�u�j�̓�����i���ݖ�j���ƂĂ��悭�����܂��B
NTRK�Z����`�q�i�G�k�g���b�N �䂤�������łj�F�x�B�����1������
TRK�`���V���L�i�[�[�j�Q��i�G�k�g���N�`�j�u�A�����g���N�`�j�u�j�̓�����i���ݖ�j���ƂĂ��悭�����܂��B
KRAS G12C�ψفi�P�[���X �W�[12�V�[ �ւj�F�x�B����̖�5%
2�����Èȍ~�ŁAGTP�����j�Q��ł���\�g���V�u�̓�����i���ݖ�j���ƂĂ��悭�����܂��B
HER2��`�q�ψفi�n�[�c�[ ���łւj�F�x�B����̖�3%
2�����Èȍ~�ŁAHER2��W�I�Ƃ����R�̖����́iADC�j�ł���g���X�c�Y�}�u�f���N�X�e�J���i�_�H��j��AHER2�`���V���L�i�[�[�j�Q��ł���]���Q���`�j�u�̓�����i���ݖ�j���ƂĂ��悭�����܂��B
���̑��̋H����`�q�iNRG1�AFGFR�Ȃǁj
���̑��̋H���Ȉ�`�q�ُ�ɑ��ẮA�L�]�Ȏ�����i�����F��j���������J�����ł��B
�g�s�b�N�F
����Q�m����ÁAPrecision Medicine�i�v���V�W�������f�B�V���j�A��`�q�p�l�������iNGS�j���ĉ��H
�x����̈�`�q�ُ�́A���҂����l�ЂƂ�Ⴄ�̂ŁA���ꂼ��̊��҂���̈�`�q�ُ����������ƒ��ׂāA�X�̊��҂���̈�`�q�ُ�ɓK�������R������Ái���q�W�I���Áj���s�����Ƃ��厖�ł��B������������w����Q�m����Áx���������wPrecision Medicine�i�v���V�W�������f�B�V���j�x�Ƃ����܂��B
�ߔN�̋}���Ȉ�w�E�H�w�̐i���ɂ��A����̌����ƂȂ��`�q�ُ킪���X�ƌ�����A���ꂼ��̈�`�q�ُ�ɑΉ��������q�W�I���Â̗D��I�ȑI�����ƂȂ邽�߁A���ɑ����̈�`�q�ُ���m���ɒ��ׂĂ����K�v���o�Ă��܂����B
������������邽�ߊJ�����ꂽ�̂��w��`�q�p�l�������x�ł��B����������i���\�`���S�j�̂���̌�����`�q��1��̌����ň�C�ɒ��ׂ����I�Ȍ������@�ŁA��`�q�����ɂ����鎞�Ԃ�Z�k���邱�Ƃ��ł��܂��B���̈�`�q�p�l���������s����Ë@��̂��Ƃ��wNGS�i������V�[�N�G���T�[�j�x�Ƃ����܂��B
�ړI�C�F�H�������`�q�܂Ŋ܂߂Ėԗ��I�ɉ�͂���
��`�q�p�l�������̒��ɂ́A�H���Ȉ�`�q�܂Ŗԗ��I�ɉ�͂��邱�Ƃ��ł��錟�����@������܂��B������A��I����Q�m���v���t�@�C�����O�����iCGP�����j�Ƃ����܂��BCGP�������ʂ́A�����F��̎����i������j�����܂߂���܂̑I�����Ȃǂ��A���Ƃ̈ӌ���������ꂽ��͌��ʃ��|�[�g�Ƃ��ĕ���܂��BCGP�����͕W���I�Ȏ��Â��I���������҂���݂̂Ō��N�ی��̓K���ƂȂ�܂��̂ŁA�����ӂ��������B���{�ł�2025�N10�����_�ŁA�S���̂���Q�m����Ò��j���_�a�@�i13�{�݁j�₪��Q�m����Ë��_�a�@�i32�{�݁j�A����Q�m����ØA�g�a�@�i244�{�݁j�ōs�����Ƃ��o���܂��B
����œ��{�ł́A�ȑO��荑�������Z���^�[���a�@�𒆐S�Ƃ��āALC-SCRUM-Japan�Ƃ������{�l�̔x���҂���̈�`�q�ُ���K�͂ɃX�N���[�j���O����Ƃ��������v���W�F�N�g���s���Ă��܂����B���݂�LC-SCRUM-Asia�Ƃ��Ă��̃v���W�F�N�g�͌p�����Ă��܂��B������̑Ώۂ͍R������ÊJ�n�O�̊��҂��ΏۂƂ���Ă���܂����A2�����Èȍ~�̊��҂��ΏۂƂȂ�LC-SCRUM-TRY������܂��B����������Ύ厡��̐搶�ɂ��q�˂��������B���炩�̋H�������`�q�����������ꍇ�A�����ɎQ�����邱�Ƃ��ł��A���ÑI�������L����\��������܂��B
LC-SCRUM-Asia�Ƃ� | ���������Z���^�[SCRUM-Japan
�T�D�R����܁i���w�Ö@�j�̎�ނƓ���
�X�e�[�W�V�A�W�̔x���҂���ɂ́A�R����܁i���w�Ö@�j�𒆐S�Ƃ��Ď��Â��Ă����܂��B�R������ẤA�����̊��҂���ōs��ꂽ�Տ������̌��ʁ��G�r�f���X�i�Ȋw�I�����j�Ɋ�Â��A�����_�ōł��L���ł���m�����������Ái�����_�ł̍őP�̎��Áj����������܂��B������W�������i�Ђ傤�����傤�j�Ƃ����܂��B�g�W���h�Ƃ������t����͐^���炢�i���邢�͕��ϓI�ȁj�Ƃ�����ۂ�����܂����A�M���ł��鍪���ɂ��ƂÂ������_�ōőP�̎����ł��邱�ƂɊԈႢ����܂���B
(1)���q�W�I��
�O�q�̒ʂ�A�זE�x����i���ɑB����j�ł́A���p�x�ʼn��炩�̈�`�q�ُ킪�݂���܂��B���̂悤�Ȋ��҂���ɑ��Ă͕��q�W�I������ÂŗD��I�Ɏg�����Ƃ������ł��B���q�W�I��̑����͓�����i���ݖ�j�ł���A���ʂ̑�������p�����܂��B�܂����q�W�I��͂��̎�ނɂ���āA���ʂ╛��p����Ⴄ�ꍇ������܂��B���݂ł́A��q����זE���Q���R����܂Ƃ̕��p�Ö@���s���ꍇ������܂����A���ꂼ��̊��҂���̏�Ԃɍ��킹�Ď厡��Ə\�����k���Ď��Ö�����肵�Ă����܂��B
(2)�Ɖu�`�F�b�N�|�C���g�j�Q��i�RPD-�P�R��/�RPD-L1�R��/�RCTLA-4�R�́j
���q�W�I��̑ΏۂƂȂ��`�q�ُ킪������Ȃ����҂���ɑ��ẮA�Ɖu�`�F�b�N�|�C���g�j�Q��𒆐S�Ƃ������Â��W�����Âł��BPD-L1�́A����זE�\�ʂɂ���^���p�N���ŁA�Ɖu�Ɂg�u���[�L�h��������X�C�b�`�ł��B���̃X�C�b�`�������قǁA�Ɖu�`�F�b�N�|�C���g�j�Q�����₷���X���ɂ���܂��B����ŁA�Ɖu�`�F�b�N�|�C���g�j�Q�^��ɖƉu�זE�i�����p���j���ߏ�Ɋ��������Ă��܂��ƁA�����̂��炾���U������Ă��܂�����p�i���ȖƉu�����j���A�x�E���E�̑��E�畆�E�b��B�Ȃǂ̑���ɂ����邱�Ƃ����蒍�ӂ��K�v�ł��B
(3)�זE���Q���R�����
���q�W�I���Ɖu�`�F�b�N�|�C���g�j�Q�W�����ÂƂȂ�O�́A�זE���Q���R����܂����Â̒��S�ł����B���݂ɂ����Ă����̏d�v���͕ς�炸�A�Ɖu�`�F�b�N�|�C���g�j�Q��╪�q�W�I��ƕ��p���邱�ƂŁA��莡�Ì��ʂ����߂邱�Ƃ����݂��Ă��܂��B�܂��ȑO��蕛��p���y������H�v�i�x���Ö@�Ƃ����܂��j������I�ɐi���������ƂŁA�f���C�ȂǕ���p���y������A���݂ł͒ʉ@���Â��\�ƂȂ��Ă��܂��B
(4)���ǐV���j�Q��i�������� ���� �������₭�j
�זE���Q���R����܂╪�q�W�I��̎��Ì��ʂ�������R����܂̈��ł��B�������o��/�����⍂�����Ȃǂ̕���p��������\��������A�g�p�ł��銳�҂������邱�Ƃ�����܂��B
(5)��d���ِ��R�̖�i�ɂ��イ �Ƃ��������@���������₭�j
�x����זE�̕\�ʂɂ́A����זE�ɓ��ٓI�Ȉُ킽��ς������������Ă���ꍇ������܂��B�x����זE�̕\�ʂ���ς��ɐڋ߂��Č��������܂��R�̐��܁i�����������������j�Ƃ����܂��B�ߔN�A�Q�̂���ς����Ɍ����ł����܁A��d���ِ��R�̖J������A�x����ɑ��Ă��L���ł��邱�Ƃ�������܂����B2025�N11�����_�ŁA�x����ɗL���ȓ�d���ِ��R�̖�͈ȉ���2�ł��B
- EGFR��`�q�ψٗz���̔זE�x����ɑ���A�A�~�o���^�}�u�iEGFR��MET�̓�d���ِ��R�́j
- �Ĕ����זE�x����ɑ���A�^�����^�}�u�iDLL3��CD3�̓�d���ِ��R�́j
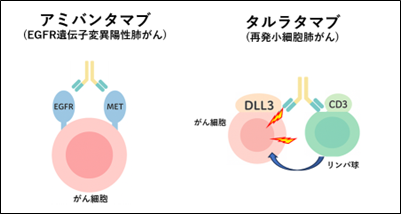
���זE�x����ɂ����ẮA����זE�̕\�ʂ�DLL3�Ƃ������זE�x����̖ڈ�ƂȂ邽��ς����������������Ă��܂��B����A����זE�Ɛ키�Ɖu�זE�i�����p���j�̍זE�\�ʂɂ�CD3�Ƃ����ڈ�̂���ς���������܂��B2025�N�ɓ��{�ōĔ����זE�x����ɏ��F���ꂽ�^�����^�}�u�́ADLL3��CD3�̓�d���ٍR�̂ł��B�^�����^�}�u�́ADLL3�R�̂Ƃ��Ă���זE�\�ʂ�DLL3�Ɍ������A�����CD3�R�̂Ƃ��Ċ��҂���̖Ɖu�זE�i�����p���j�Ƃ��������܂��B����Ə��זE�x����זE�̋߂��Ƀ����p�����U������A���̃����p�������זE�x������U�����₷������Ƃ�����p�@����L���Ă��܂��B
�g�s�b�N�F ��p�̑O��ɂ��R������Â����������ǂ��H
���p���Ƃ́A��p�̑O��ɍs�����Î������܂Ƃ߂��Ăѕ��ł��B��p�\��I���ł͂܂���p���s���čs���܂��B����AII�`III���ł́A�K�v�ɉ����ďp�O�E�p��ɍR������Â��s�����ƂŁA��p��̍Ĕ����X�N�����炷���Ƃ��ł��܂��B�ߔN�A�Ɖu�`�F�b�N�|�C���g�j�Q��i�RPD-1/PD-L1�R�́j�╪�q�W�I������p���ɍs�����ƂŁA��p��̍Ĕ���h�����p�����w�Ö@���W�����ÂƂ��Ċm���܂����B
���M��
Ver1.0�@���l�s���s���a�@�@�ċz�����
�@�@�@�@���z��Y�A�ґ����q�A����m�I�A�w�c����A�P�؍��F�A���{�_��
Ver2.0�@�l������Z���^�[�@�ċz�����
�@�@�@�@�勴�\���A���c���Y�A�㌎���K�A��㏮�V
Ver3.0�@���}���A���i��ȑ�w�a�@�@�ċz�����
�@�@�@�@������
Ver4.0�@���}���A���i��ȑ�w�a�@�@�ċz����ȁ@���R�a�G
�@�@�@�@�鋞��w��w�������a�@�@��ᇓ��ȁ@�Ό����u
�@�@�@�@�����s����a�@�@�ċz����ȁ@�X�c�萶�q
�@�@�@�@����ȑ�w�����a�@�@�ċz���ᇓ��ȁ@�R���Y��
�@�@�@�@���}���A���i��ȑ�w�a�@�@�ċz����ȁ@�É������i�ďC�j